2008年5月,《临床内分泌学与代谢杂志》(J Clin Endocrinol Metab)发表了国际内分泌学会组织编写的库欣综合征诊断指南。指南的发表引起了国际内分泌学界的高度重视,内分泌学专家纷纷发表各种评论和(或)解读。2010年4月,法国的吉尔纳特(Guignat)和贝尔特拉(Bertherat)在《欧洲内分泌学杂志》(Eur J Endocrinol)上发表的一篇解读文章值得重视。
该解读文章首先指出,指南具有高度权威性和可靠性。国际内分泌学会组织了8位国际顶级专家组成库欣综合征指南编写特别任务组。任务组遵循循证医学原则,对目前可以获得的全部科学证据进行了系统回顾,并达成共识。在编写完成后,该指南先后获得了国际内分泌学会临床指南分委会及临床事务分委会、内分泌学会理事会(The
Endocrine Society Council)的认可。
解读作者指出,2008年似乎是库欣年(The year of Cushing's)。除上述库欣综合征诊断指南外, 2008年7月,J Clin Endocrinol Metab还发表了《促肾上腺皮质激素(ACTH)依赖性库欣综合征治疗共识》。2008年,法国亦出台了两个关于库欣综合征(一个关于肾上腺意外瘤,另一个关于库欣综合征的诊断和治疗)的国家指南。
国际内分泌学会关于库欣综合征的诊断指南主要集中于以下两点。
谁该接受检查?
指南推荐,应在下列人群中寻找库欣综合征患者,即① 具有多个进展性临床表现,且这些表现与皮质醇增多症症状一致者;② 具有与年龄不符的临床表现者;③
体重增长速度加快而身高增长速度减慢的儿童;④ 有肾上腺意外瘤者。
如何检查?
检查一共分两步走,即筛查和确诊(图)。
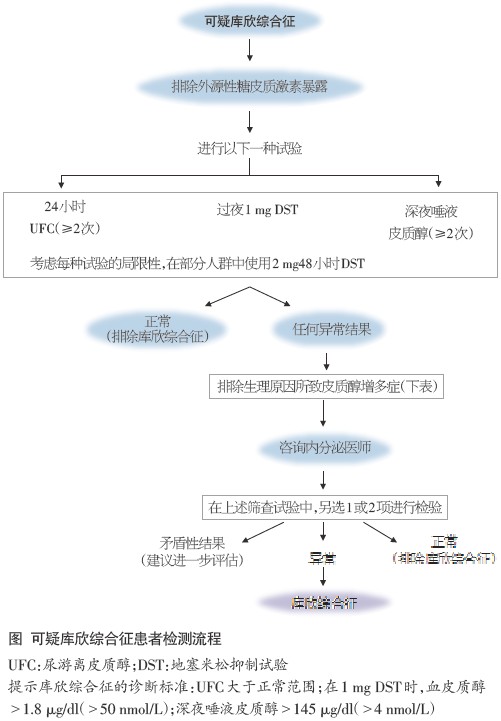
筛查试验 指南指出,用于筛查的一线试验应敏感性高、易于操作、可在门诊进行,且价格便宜。
由于符合上述标准,且准确性(accuracy)相似,指南推荐4种试验可用作筛查。基于大量正常对照及患者的测定结果,用于筛查的4种试验的界值分别如下:① 两次24小时尿游离皮质醇(UFC)≥本实验室正常值高限;② 过夜1 mg 地塞米松抑制试验(1 mgDST),血皮质醇>1.8 μg/dl(>50 nmol/L);③ 两次深夜(23∶00)唾液皮质醇>145 μg/dl(>4 nmol/L);④ 经典小剂量地塞米松抑制试验(LDDST),服药后血皮质醇>1.8 μg/dl(>50 nmol/L)。
在筛查时,选用上述试验中的一项即可。指南不推荐使用随机血皮质醇、ACTH、24小时尿17-类固醇,及其他用于库欣综合征病因鉴别诊断的指标作为一线筛查试验方法。若筛查试验阳性,则可进入第二步确诊阶段。
确诊试验
若患者有典型库欣综合征临床表现,则在上述筛查试验中另选一项即可作为确诊试验。若患者临床表现不典型,难以对轻型库欣综合征或假性库欣状态进行鉴别,则应加做其他试验(即二线试验),如可行血皮质醇昼夜节律或小剂量地塞米松抑制试验+促肾上腺皮质激素释放激素(CRH)兴奋试验(Dex-CRH)。
.jpg)
指南回避“假库欣(pseudo-Cushing)”之称,而代之以“缺乏库欣综合征的皮质醇增多症[hypercortisolismin the absense of (true) Cushing's syndrome](表)”,其中不仅包括抑郁症、慢性酒精中毒等假性库欣状态,还包括下丘脑性闭经、慢性激烈运动(intensechronic exercise)等下丘脑-垂体-肾上腺(HPA)轴功能紊乱。
结果判断 若筛查试验和确诊试验均阳性,则库欣综合征诊断成立。若筛查试验阳性、确诊试验阴性,但临床高度可疑,则应定期复查,以除外间歇性库欣综合征。
解读作者指出,指南在库欣综合征诊断的各个方面达成共识,具有指导作用。由于不同国家、不同地区间差异,以及医疗保健系统差异,指南中的部分内容尚须进一步研究。例如,应将难治性高血压、无法解释的骨质疏松及药物治疗效果不佳的抑郁症列入库欣综合征筛选对象;由于很难在门诊进行,因此不应将经典LDDST列入一线试验,建议列入二线试验;若干研究结果提示,对鉴别真库欣综合征和假库欣状态,Dex-CRH试验的特异性较低、费用高,劣于其他筛查试验;指南将弥凝试验(Desmopressintest)限制于研究领域应用,但若干研究表明,该试验鉴别真假库欣的准确性高于Dex-CRH试验,且检查费用更低。
解读作者还指出,库欣综合征的诊断难点在于临床表现较轻的患者。在医疗保健系统健全的国家,轻型库欣综合征的发病率在升高,需要接受鉴别诊断的患者数也在增加。国际内分泌学会所发布的指南为临床医师提供了有用的可操作手段。
